
老李今年55岁,退休后最怕医院,能不查就不查。去年体检又被建议做肠镜,他摇头:“听说疼按月配资,还怕出血,算了吧。”直到一个老朋友因结直肠癌被推上手术台,老李才坐到消化科的诊室里。
医生耐心解释:“很多人害怕肠镜,但规范操作下,风险极低,早一步发现息肉,就多一分安心。”老李犹豫地问:“做一次能管多久?”医生引用一位院士的话:“规范的全肠镜检查,每5年一次,就能显著降低风险。”
他依旧担心:“真的没那么可怕吗?”悬念就此埋下,多数人不愿做肠镜,究竟错过了什么?
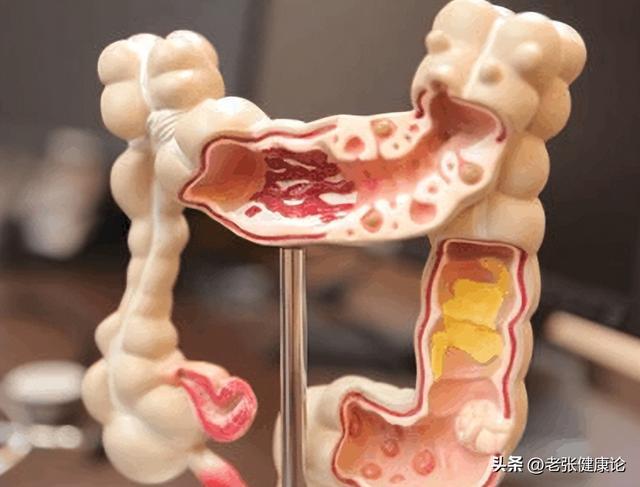
为什么大家抗拒肠镜?一是怕疼,二是怕麻烦,三是有误解。事实上,现代肠镜多采用无痛镇静,检查时间约20-30分钟;准备工作虽需清肠,但流程清晰可控。中国结直肠癌发病率位居第二,且80%以上的结直肠癌由息肉演变而来,历时约5-10年。
用一句比喻,肠道像“水管”,小“结垢”(息肉)早清理,水流就不堵。中国癌症中心数据显示:早期结直肠癌5年生存率可达90%以上,而晚期不足15%。这就是为什么医生们反复强调:别让惰性,把机会关在门外。
坚持按指南做肠镜后,身体会有哪些变化?悬念在于,“看不见的改变”才最重要
早发现、早切除息肉。研究显示,每切除一个高危息肉,可降低未来癌变风险约60%。很多人的肠道有小息肉,自己无任何症状,肠镜一次清除,等于关掉了定时炸弹。
便血、隐匿性贫血的原因被查清。有些人轻微便血,以为是痔疮,其实是右半结肠病变。肠镜可直接看到全结肠,漏诊率低于5%,避免误判。
腹胀、腹痛的焦虑减少。心理负担下降本身能改善肠道功能;有数据表明,完成肠镜的人,半年内腹胀投诉率下降约30%,因为“心里有底”。
长期健康投入的回报。美国一项涉及8.8万人的随访研究显示,按推荐间隔做肠镜者,结直肠癌死亡风险下降68%。国内《结直肠癌筛查指南》指出,50-74岁人群,每5年一次肠镜,可显著降低发病。

既然如此,为何还有人拖延?多数是对流程、疼痛、风险的误解。打破误解,需要把步骤讲透。
如何让肠镜“不那么可怕”?试试这些方法
提前沟通,选择正规机构。选有资质的消化内镜中心,询问是否提供无痛肠镜,了解镇静药物安全性。规范的监护下,镇静肠镜的不良事件发生率低于0.1%。
按医生嘱咐清肠。清肠药物有多种口感,冰镇后或加适量蜂蜜可减轻不适。分次服用,配合多饮温水,大便呈清水状即达到标准,能减少检查时间和不适。
检查当天穿宽松衣物,带上陪同。镇静后短时间内可能头晕,亲友陪伴更安心。检查结束后观察1-2小时,确认无不适再离开。
了解风险,做好心理准备。微小风险包括腹胀、少量出血,严重并发症极少见。

医生会评估你的基础疾病,必要时调整检查方式。例如有严重心肺病者,可选择更严密监护。很多人关心:“做一次能保多久?”一般推荐平均风险人群每5-10年一次;如发现高危息肉,医生可能建议3年或更短复查。并非“一劳永逸”,而是动态管理。把它当成定期大扫除,周期不同,意义相同。
也有人担心费用。多数城市将无痛肠镜纳入医保,个人负担减少。与治疗晚期癌症的花费相比,一次检查的成本极低。更重要的是,生活质量无价。
在生活中还能做什么来保护肠道?
饮食清淡,增加膳食纤维。每日摄入约25-30克膳食纤维,多吃全谷物、蔬果,可降低息肉风险。减少红肉、加工肉摄入,世界卫生组织把加工肉列为1类致癌物。

规律运动,控制体重。每周150分钟中等强度运动,帮助肠道蠕动,降低炎症。体重指数保持在18.5-24之间。
戒烟限酒,定时如厕。烟草中的致癌物增加肠癌风险,长期酗酒同样危险。每天固定时间排便,避免久蹲、憋便。
关注家族史。如有一级亲属患结直肠癌,应提前到40-45岁开始筛查,间隔由医生确定。回到开头的老李,他按照医生嘱咐完成了无痛肠镜,切除2个5毫米的小息肉。医生告诉他:“今天处理了这些,按你的情况,3-5年后复查即可。”老李笑了:“原来没那么可怕,心里踏实多了。”
恐惧来自未知,希望来自行动。规范的肠镜筛查是目前最直接、有效的结直肠癌预防手段之一。现在开始了解它、接受它,才不会在未来遗憾。
本文为健康知识科普,结合权威资料和个人观点撰写,部分情节为方便表达和阅读理解进行了适当虚构与润色,内容仅供参考,不能替代医生诊断。如感不适,请及时就医。收藏以备不时之需,转发给你关心的人!
参考资料:
《中国结直肠癌筛查与早诊早治指南(2020版)》
《中国消化内镜诊疗规范(2022年版)》
《中国结直肠癌诊疗规范(2020年版)》
《中国居民膳食指南(2022)》
《中老年人结直肠癌筛查与营养管理共识(中华医学会消化病学分会)》按月配资
红启网配资提示:文章来自网络,不代表本站观点。



